|
COVID-19 환자에서의 coagulopathy 와 thrombosis
순천향대학교 천안병원 진단검사의학과 김보현
1. Introduction
Coagulopathy는 다양한 감염원에 의한 sepsis뿐만 아니라 COVID-19 감염에서도 유의한 poor prognostic feature로 알려져 있다. 특히 중증 COVID-19 환자의 상당수에서 thromboembolic disease가 발생한다는 사실에 비추어 볼 때, COVID-19 감염에 의한 응고장애의 중요성은 점차 명확해지고 있다. 하지만 COVID-19 감염에서 관찰되는 coagulopathy는 다른 전신 감염과 연관되어 발생하는 coagulopathy 와는 조금 다른 양상을 보인다. 본 guideline review에서는 현재까지 발표된 연구 결과에 근거하여 COVID-19 환자에서의 응고검사 소견과 coagulopathy의 특징, 그리고 COVID-19 감염에서 thromboembolic disease의 발생 및 치료에 대해 간략히 소개하고자 한다.
2. COVID-19 감염과 hemostatic parameters
1) D-dimer
Coagulopathy 를 동반한 COVID-19 감염에서 가장 전형적으로
관찰되는 현상은 D-dimer의 증가이다. 1099명의 COVID-19 환자를 대상으로 실시한 연구에 따르면 전체 환자의 46.4%에서 D-dimer ≥ 0.5mg/L 로 증가되어 있었고, 그 비율은 경증환자 (43%) 에서보다 중증환자 (60%)에서 조금 더 높았다고 한다. 또 다른 연구들에 따르면 D-dimer level 은 COVID-19로 사망한 환자군 (평균 2.12 mg/L, range 0.77 – 5.27 mg/L)에서 생존한 환자군 (평균 0.61 mg/L, range 0.35-1.29 mg/L)보다 더 높았고, 집중치료를 요하는 환자군에서 그렇지 않은 환자보다 더 높은 D-dimer level이 관찰되었다고 하였다 (Table 1). 상기 연구 결과들을 근거로 International Society of Thrombosis and Haemostasis (ISTH)에서는 입원 당시 D-dimer 가 약 3-4배 이상 증가한 COVID-19 환자에서는 분명한 thrombin generation의 증가를 의미하기 때문에 다른 심각한 임상증상이 없더라도 입원 치료를 고려하는 것이 좋겠다는 interim guidance 를 발표하였다.
2) Prothrombin time (PT)
Tang 등의 연구에서, 입원 시 PT는 사망한 환자군에서 약간 연장 (14.4 - 16.3초) 되었으나, 생존한 환자군에서는 정상 (13.0 - 14.3초)이었다고 한다 (참고치 11.5 - 14.5초). 또한 집중치료를 요하는 환자에서 그렇지 않은 환자에서보다 조금 더 길어진 결과를 보인다고 밝혔다 (Table 1). 이 때 주의할 것은, 이는 근소한 차이이므로 PT 결과값을 INR로 보고할 경우에는 발견하지 못할 수 있다는 점이다.
3) Platelet count
COVID-19 환자에서 혈소판 수치가 100 x 109/L 이하로 감소하는 경우는 단지 5% 에서밖에 관찰되지 않았으나, mild thrombocytopenia (150 x 109/L 이하)를 보이는 경우가 70-95%에서 확인되었다고 한다 (Table 1). 그러나 혈소판 감소증은 COVID-19 감염질환의 진행 여부 혹은 나쁜 예후를 예측할 수 있는 중요한 예측인자는 아닌 것으로 여겨지고 있다.
4) Fibrinogen과 antithrombin
COVID-19 환자에서 평균 fibrinogen 농도는 높은 정상 수치를 보이는데, 그 이유는 아마도 acute phase response에 의한 것으로 생각되어지고 있다. 그러나 COVID-19 감염으로 사망하기 직전에는 1.0 g/L 이하로 갑자기 낮아지는 현상이 관찰된다는 보고가 있다.
Antithrombin은 사망한 환자군 (84%)에서 생존한 환자군 (91%) 보다 조금 낮게 관찰되었지만, 80% 이하로 감소하는 경우는 거의 없었다고 한다.
5) ADAMTS13과 von Willebrand factor (vWF)
Thrombotic microangiopathy가 의심되는 중증 COVID-19 환자에서 저명한 ADAMTS13결핍은 현재까지 보고된 바 없으나, vWF 활성도와 항원의 증가가 관찰되었다고 한다.
6) Antiphospholipid antibodies
몇몇 연구에 따르면 COVID-19 환자의 45-90%에서 lupus anticoagulant, anti-cardiolipin antibody, 또는 anti-β2-GPI antibody 가 검출되었다고 보고하고 있다.
Table 1. COVID-19 환자에서의 coagulopathy 와 clinical outcome 과의 연관성 (Modified from Bikdeli B et al. J Am Coll Cardiol. 2020;75(23):2950-2973.)
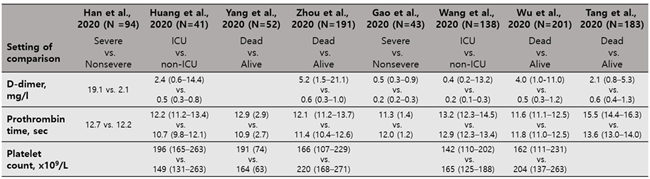
*ICU; intensive care unit
3. COVID-19 감염에서의 coagulopathy
이처럼 D-dimer의 증가, PT의 연장, 그리고 혈소판감소증의 조합은 disseminated intravascular coagulation (DIC)를 시사하지만, COVID-19에서의 양상은 sepsis에서 관찰되는 DIC의 양상과는 다른 것으로 알려져 있다. 일반적으로, COVID-19에 동반된 DIC에서는 sepsis에 의한 DIC에서보다 경한 혈소판감소증이 관찰되고, 높은 D-dimer농도를 보인다. 실제로 대부분의 COVID-19 환자에서 ISTH의 DIC score에 따라 DIC로 진단되는 경우는 많지 않아 low-grade DIC가 동반되는 것으로 생각되고 있다. 그러나 Tang 등의 연구에 따르면 COVID-19으로 사망한 환자의 71.4%에서 입원 4일째에 DIC가 발생하였으나, 생존한 환자 중에서는 단지 0.6% 에서만이 DIC가 발생하였다고 한다. ISTH 에서는 이러한 사실에 근거하여 D-dimer, PT, 혈소판 수, 그리고 fibrinogen 모니터링을 통해 입원이 필요한 COVID-19 환자의 예후를 예측하는 데 도움을 줄 수 있고, 이러한 지표들의 악화가 관찰된다면 좀 더 집중적인 치료를 시행하고, 호전되는 경우에는 clinical condition을 고려하여 단계적으로 치료 강도를 완화하는 것을 고려할 수 있을 것이라는 interim guidance 를 발표하였다.
정확한 기전은 밝혀지지 않았지만, COVID-19 감염에 따른 proinflammatory cytokine의 증가가 응고계를 활성화시켜 thrombin generation이 증가하며, 혈관내피세포가 손상됨에 따라 혈전 형성이 촉진되는 것으로 생각되어진다. 이처럼 COVID-19에 따른 coagulation change는 sepsis-induced coagulopathy 혹은 DIC, hemophagocytic syndrome, antiphospholipid syndrome, 그리고 thrombotic microangiopathy 와 조금씩 겹치는 양상을 보이는 또 다른 형태의 hypercoagulable state를 시사한다 (Figure 1).
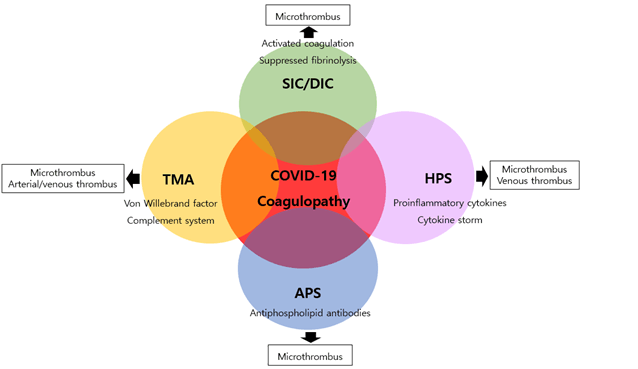
Figure 1. COVID-19 감염에서의 coagulopathy의 특징. Sepsis-induced coagulopathy (SIC)/disseminated intravascular coagulation (DIC), hemophagocytic syndrome (HPS), antiphospholipid syndrome (APS), 및 thrombotic microangiopathy (TMA)와 일부 조금씩 겹치지만 이 중 어떤 coagulopathy 와도 완벽히 일치하지 않는다 (Modified from Iba T et al. Critical Care 2020;24:360-367).
4. COVID-19 감염과 thrombosis
COVID-19 환자의 약 35-45%에서 thromboembolic complication이 발생한다고 보고된 바 있다. 중증 COVID-19 감염 환자 중 sepsis-induced coagulopathy score가 4점 이상으로 높은 환자와 D-dimer 농도가 참고치 상한의 6배 이상 증가된 환자군에서 예방적 용량의 헤파린을 사용한 경우 그렇지 않은 경우보다 유의하게 낮은 사망률을 보였다고 한다. 현재 ISTH 및 CHEST guideline에 따르면 금기증이 없는 한 급성 혹은 중증 COVID-19 환자에서 low molecular weight heparin (LMWH)의 혹은 비분획헤파린 (UFH)을 이용한 anticoagulant thrombophylaxis를 권고하고 있다.
5.COVID-19 감염과 bleeding complication
출혈은 COVID-19 환자에서 드문 합병증이다. 만일 출혈증상이 발생한 경우 septic coagulopathy의 치료에 준한 적절한 수혈 요법을 사용할 수 있고, 이에 더해서 antithrombin 보충요법, 재조합 thrombomodulin, 면역억제제 등이 현재 실험적으로 고려되고 있다.
6. Conclusion 및 future directions
현재까지의 연구 결과들에 따르면 COVID-19 감염은 hypercoagulable state 및 thromboembolic disease의 발생과 연관되어 있음을 알 수 있다. 이와 관련하여 수많은 임상 연구가 진행중이므로, 본 guideline review에서 소개한 내용은 interim summary 및 guidance로서, 향후 관련 연구 결과들이 발표됨에 따라 수정될 여지가 충분히 존재한다. 앞으로 전향적, 다기관, 그리고 다국적 연구를 통한 더욱 풍부한 양질의 데이터를 이용하여 COVID-19 감염에서의 coagulopathy 와 thromboembolic disease의 pathophysiology, 진단 방법, 그리고 적절한 치료 방침을 확립할 수 있다면 COVID-19 감염의 예후 향상에 도움이 될 수 있을 것이다.
7. 참고문헌
- Thachil J, Tang N, Gando S, et al. ISTH interim guidance on recognition and management of coagulopathy in COVID-19. J Thromb Haemost. 2020;18(5):1023-1026.
- Levi M, Thachil J, Iba T, Levy JH. Coagulation abnormalities and thrombosis in patients with COVID-19. Lancet Haematol. 2020;7(6):e438-e440.
- Iba T, Levy JH, Connors JM, Warkentin TE, Thachil J, Levi M. The unique characteristics of COVID-19 coagulopathy. Crit Care. 2020;24(1):360-367.
- Bikdeli B, Madhavan MV, Jimenez D, et al. COVID-19 and Thrombotic or Thromboembolic Disease: Implications for Prevention, Antithrombotic Therapy, and Follow-Up: JACC State-of-the-Art Review. J Am Coll Cardiol. 2020;75(23):2950-2973.
- Moores LK, Tritschler T, Brosnahan S, et al. Prevention, Diagnosis, and Treatment of VTE in Patients With COVID-19: CHEST Guideline and Expert Panel Report [published online ahead of print, 2020 Jun 2]. Chest. 2020;S0012-3692(20)31625-1.
|
